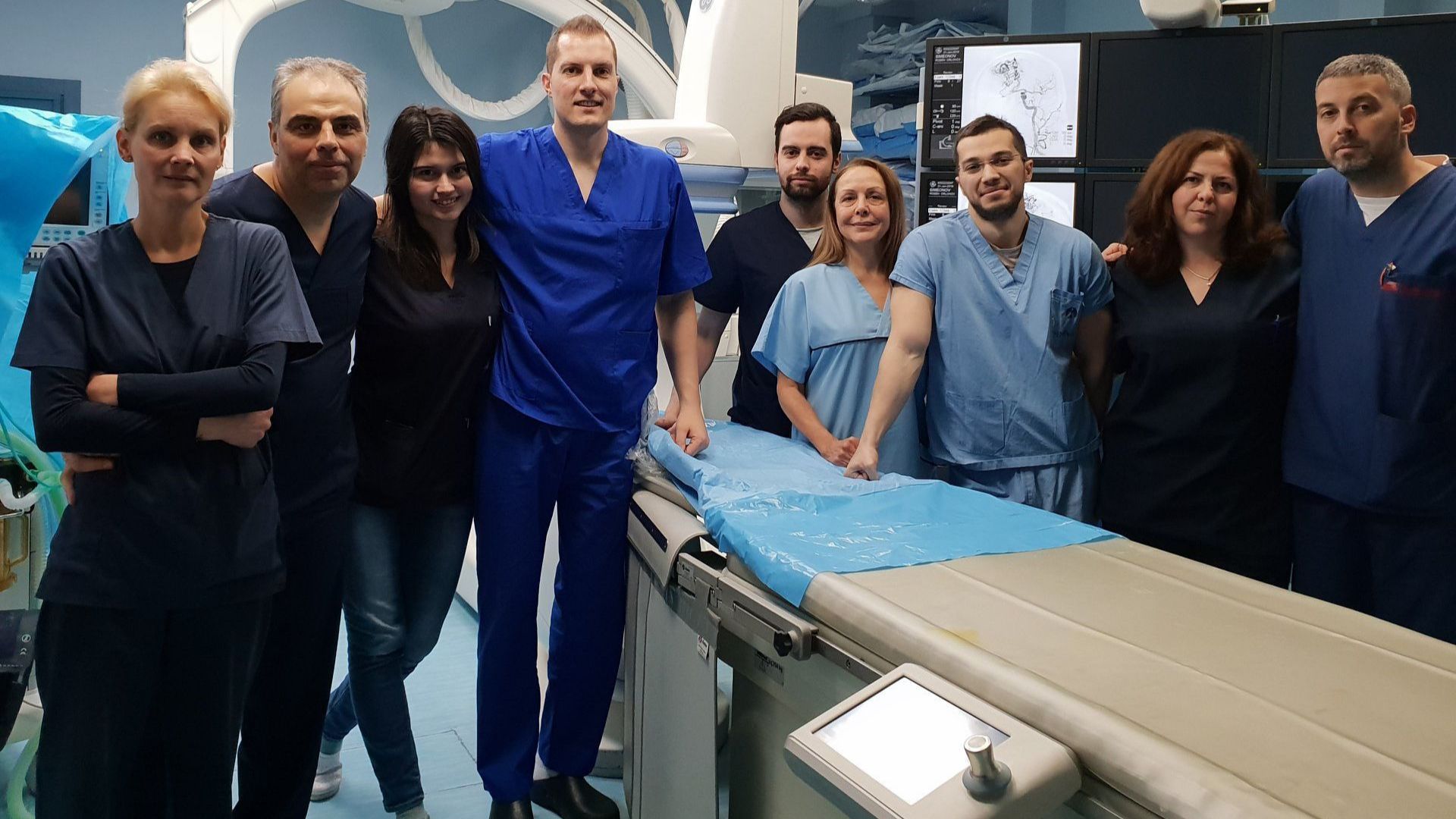
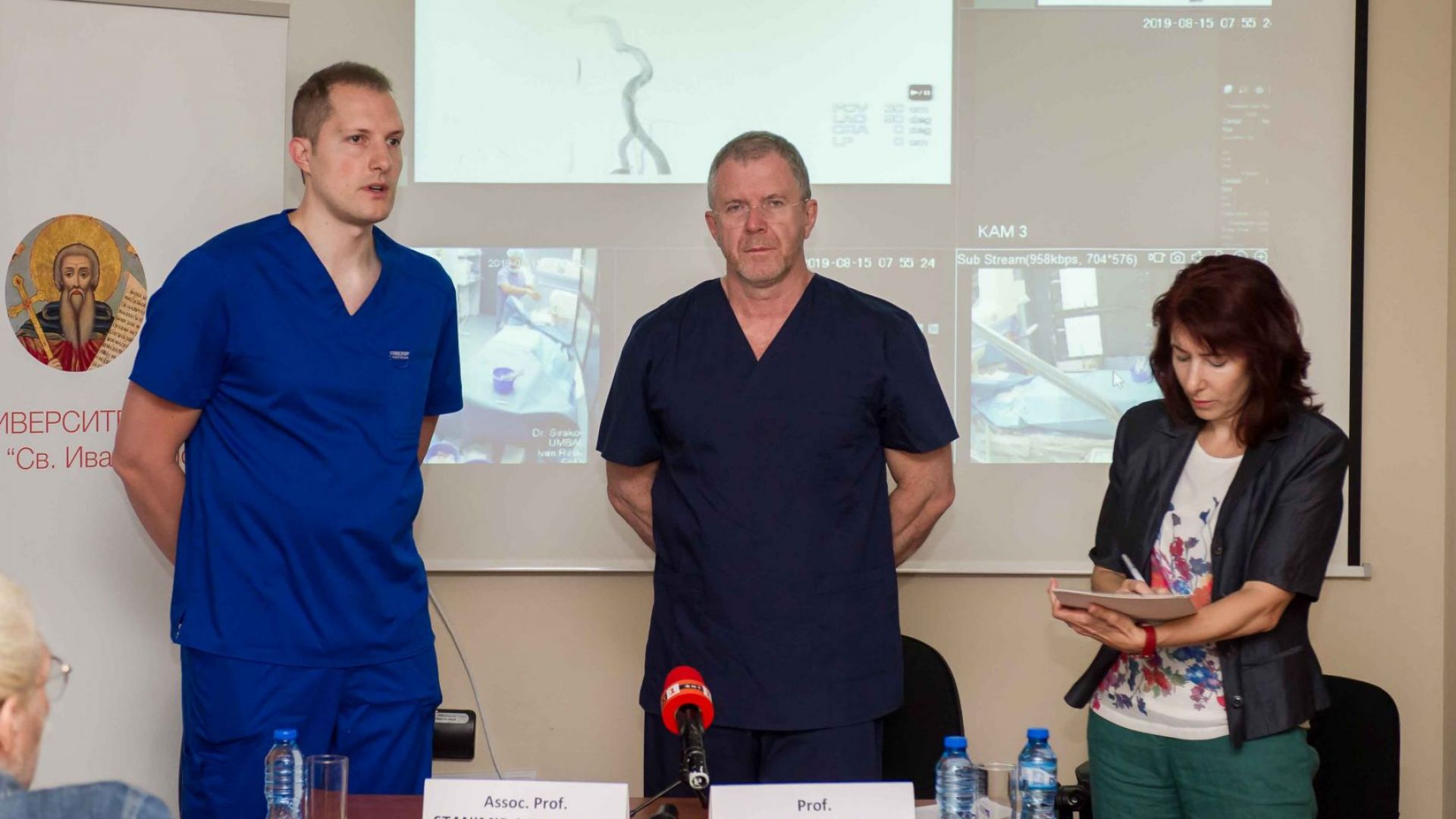
Доц. д-р Станимир Сираков завършва медицина през 2009 год. в МУ-София. Веднага след това започва работа като ординатор в отделението по "Компютърна и магнитно-резонансна томография" към УМБАЛ "Св. Иван Рилски". Той е един от малкото лекари в страната, извършващи високоспециализирани животоспасяващи интервенционални интракраниални процедури като "койлиране" на мозъчни аневризми и облитериране на мозъчни и гръбначно-мозъчни артериовенозни малформации, както и минимално инвазивно лечение на злокачествени заболявания на черен дроб, бъбреци, пикочен мехур и други органи. Доц. Сираков пръв въвежда в България ендоваскуларното лечение на артериовенозни малформации. Само за 2018 година, заедно с екипа си от Клиниката по неврохирургия на УМБАЛ "Св. Иван Рилски", има извършени 29 операции на артериовенозни малформации.
Той е един от почетните лектори в конференцията "He"s the MAN", организирана от екипа на #URBN.dir.bg. На сцената сме поканили деветима стойностни и вдъхновяващи мъже, които имат какво да разкажат за успеха. Убедени сме, че добрите примери заслужават повече внимание. He`s The Man е нашият опит това да се промени. Всеки един от поканените на сцената на това събитие има своите постижения, за които бихме искали да научим повече като надникнем "зад кулисите". Защото вярваме, че добрите примери са заразителни.
За събитието избрахме късметлийската дата 13-и през мъжкия месец ноември. Мястото е City Stage.
Генерални спонсори на конференцията "He"s the MAN" са Дънди Прешъс Металс", А1 и "Филип Морис България". Партньори на събитието са Chivas Regal, Nescafe Dolce Gusto, DEVIN и витамини ALIVE.
А билети? Може да купите тук:
- Доцент Сираков, кога един лекар може да каже "аз успях"?
- Ако вижда благодарност в очите на пациентите, ако е свършил работата, за която са дошли. Ако е успял да ги излекува, да им помогне. Мисля, че това е успехът в нашата професия.
- А кога един лекар може да каже за себе си "аз успях"?
- Когато види пациента доволен. Когато е успял да отговори на очакванията му. Ние, лекарите, винаги водим едни предварителни разговори какво може да се очаква от лечението, какво можем да постигнем. Колко рискова е интервенцията. Когато успеем във всичко това, можем да кажем "аз успях".
- В този смисъл вие смятате ли се за успял в професията?
- Имам много пациенти, които ми вдъхват доверието, че съм успял. Успяваме да помогнем. Това е.
- Има ли хора, които са ви вдъхновили, за да се развивате в професията?
- Изцяло исках като малък да подражавам на баща ми. Той е лекар. Разказите от него за болницата. В смисъл такъв - как е минал денят му, какво се е случило, на кого е помогнал... Тези разговори явно много са ми повлияли, за да избера тази сфера.
- С други думи, следвате добрия семеен пример на един успял човек...
- Абсолютно.
- Скоро направихте една уникална операция съвместно с германския професор Хенкес и поставихте на пациент с мозъчна аневризма 10 стента. Разкажете повече?
- Операцията бе уникална за България. Трябва да кажем, че направихме нещо, което не може да го покрие нашата Здравна каса като правила и администрация. В случая, когато изпратим този човек за лечение в чужбина, това, което ние с професор Хенкес направихме, ще се случи рутинно там, навън. Първо, в България не можем да го извършваме рутинно заради финансовата част. Второ, нямаме опитът, който професор Хенкес има. Има адски рискови неща, които трябва да се извършат правилно, за да може крайният резултат за пациента да е добър. Радвам се, че резултатът при нас е добър. Доволни сме.
- Как се чувства пациентът?
- Ние имаме с професора Хенкес два съвместни сеанса, в които са третирани петима пациенти. Четирима са добре - разбирайте в перфектно състояние, един е с тежка инвалидизация, която още не е преодоляна напълно, но се надявам да има добър изход. Ние бяхме подбрали пациенти, които са крайно рискови. Говорим за над 30-40% вероятност да починат или с шанс да се усложнят по време интервенцията.
- Пациентът, на когото сложихте 10 стента, бе описан като вероятност за живот без интервенция от около 6 месеца или 30% вероятност да не издържи по време на операцията...
- Вижте, при тези пациенти не е толкова важен периодът, а дали ще водят пълноценен живот, защото те се влошават прогресивно. Или пък, респективно, какъв е шансът да починат по време на интервенцията или веднага след нея.
- Как човек подхожда към една такава интервенция?
- Първо се сяда на един дълъг и обстоен разговор с близките. Обясняват им се всички възможни действия и последствия, вариантите които медицината е измислила към момента, както и рисковете, които крие една такава интервенция. И тук е важно да се подбере правилният момент, в който вече е дошло времето да се рискува с интервенцията. Един от пациентите, за които споменах, го наблюдавахме повече от 2 години. Казахме му, че, когато нещата станат крайно непоносими като качество на живот, тогава има смисъл да рискуваме. Защото той може да изкара, примерно, 2 години пълноценни със семейството му преди да се пристъпи към операцията. Ако ние сме много агресивни и предложим рисковата интервенция в един ранен период, когато заболяването е в такава фаза, в която не е оправдан рискът, просто не е етично. Пациентът, за когото говоря, стигна до положение, в което трудно ходеше самостоятелно, трудно преглъщаше, давеше се със собствените си секрети и във всеки един момент можеше да си отиде. Тогава си струва рискът и ако всичко мине както трябва, той да продължи да живее пълноценно.
- Дотук говорите за риска за пациента. А един лекар как подхожда в една такава ситуация, в която извършва интервенция, при която пациентът може да издъхне в ръцете му. Както се казва, лекарят разполага с ръцете и способностите си, но дали това е достатъчно?
- Всичко е индивидуално. Когато става въпрос за по-тежки случаи, провеждаме консултация с наши колеги в чужбина, говоря за по-големите имена в тази област. Вслушваме се в техните съвети. Когато не може те да дойдат у нас или пък да изпратим пациента в чужбина, се опитваме да го направим в България. Трупаме опит през годините. Скоро направихме една статистика и погледнахме първите интервенции, които сме направили... Сега е съвсем различно. Израстването, което сме постигнали, е огромно. Чака ни още много път, за да се доближим до опита и техниката на водещи имена в итервенционалната ренгенология в момента, но се движим в правилната посока.
- Колко живота сте спасили?
- Не мога да кажа. По-скоро мога да кажа колко хора не успяхме да спасим и загубихме, те се помнят.
- Къде вие, като лекар, стигате във възможностите си да дадете още живот и колко сте близо до Господ в тези случаи?
- Винаги съм казвал на пациентите си, че влизаме на операция с идеята да направим най-доброто колкото и каквото можем, което е познато в медицината. Винаги има едно "ако". Пациент с пациент не си прилича, защото винаги има вариации. И затова ги водим тези предварителни разговори. При масовата некървяла аневризма има шанс за летален изход, който е в рамките на 2-4% от самата интервенция. Това за пациента реално е една суха статистика, която надали му говори много. Ако има усложнения, става друго. Просто се опитваме да информираме пациентите най-подробно за видовете рискове. Ние правим най-доброто, на което сме способни, но винаги има и един отгоре, който решава и има крайната дума. Лекарят не е всемогъщ. Когато на хората им е добре обяснено и са информирани, някак нещата се приемат по-нормално.
- Когато стажувахте при професор Жак Море в Париж, който се води за доайен в интервенционалната неврорентгенология, как се чувствахте, когато ви е казал "... сега си ти"?
- Аз винаги само съм му асистирал и бях много горд, когато той ме вкарваше с него в операционната. Той винаги канеше като асистенти хората с умения, в които е видял нещо, които са му направили впечатление. Когато професор Море те избере между 5-6 човека, когато си в началото на обучението си, се чувстваш поласкан, защото всички сте стигнали до едни ниво, чели сте еднакво, трудили сте се еднакво. Но тези, които той канеше около себе си, с нещо са се отличили в неговите очи. Чувстваш се поласкан, защото това означава, че най-вероятно е видял нещо в теб.
- Какво добави към лекарските ви умения професор Петър Боснякович от Сърбия, при когото също сте стажувал?
- Много ми помогна в интервенциите. Той е първият човек, който ме пускаше самостоятелно да оперирам. Винаги ми е давал една уникална подкрепа вътре в залата. Тук говоря принципно за младите лекари, не само за мен. Когато виждаше нещо, поне така аз смятам от негова гледна точка, в някой млад лекар, той не го спъваше, а гледаше да направи всичко възможно за него и да му даде максимума, да му помогне и да го види колко бързо ще се изгради. Такова поведение е много трудно видимо за много наши имена в професията в България. Колкото и грозно да звучи, че кажа, че има хора, които пазят професията и уменията си до последно, и става така, че след тях има дупка от добри кадри в тази сфера за период от 10-15 години.
- Да разбирам, че трудно предават щафетата?
- Да, а професор Боснякович предаваше със сила към младите. Това беше уникално. Той много имаше какво да даде. Уникален човек и професионалист.
- Има ли превенция срещу мозъчната аневризма?
- Медикаментозна не е измислена. Дали в бъдеще ще има някаква терапия - дали генномодифицирана, дали лъчева, не мога да кажа. За момента за мозъчните аневризми има два познати метода на лечение - класическата неврохирургия и ендоваскуларното лечение. Дали аневризмата е открита случайно, дали по повод друго изследване, дали се открива в следствие на кръвоизлив - леченията са две. Вече ги казах.
- В началото тръгвате към неврохиругията, а после се насочвате към ендоваскуларните процедури. С какво ви спечелиха?
- Просто видях тези процедури, когато бях студент 6-ти курс. Медицината все повече се развива към мининвазивните техники, защото те са щадящи, по-бързо се възстановява пациентът, по-бързо се връща към нормалния живот и нормалните му дейности. В началото си мислех, че тези техники се извършват от неврохирурзи. Когато вече гледах къде какви курсове мога да запиша в чужбина и къде да се обуча, се оказа, че, за да специализирам, трябва да съм рентгенолог. Това беше крайно непознато в България. Когато си завършил медицина в България, за теб рентгенологията е разчитане на образи и поставяне на диагноза. Много малко е застъпена интевенционалната част - терапевтични процедури под някакъв контрол. Говоря за неща, с които може да се помогне на пациента, за да се избегне голямата хирургия. Когато завърших медицина, никога не съм си мислел, че ще специализирам рентгенология. За мен това бе специалност, която няма много досег с пациента, изключае, че седите в една стая, гледате образи и поставяте диагнози. Крайно различно е. Видях, спечели ме и сега се опитвам да популяризирам интервенционалната рентгенология. Много студенти специализанти са при нас, за да видят, че могат да се занимават с такива неща и да започнат по-отрано. Надявам се да им дадем добър старт.
*На събитието не се допускат лица под 18 години.













































































































































НАЙ
Бившата шефка на митниците Петя Банкова вече е обвиняема и за принуда
Данни от МВР показват, че Рашков се е срещал най-малко 10 пъти с обявените за контрабандисти
Освободиха обвинения за поругаването на гроба на патриарха
Близо 100 българи са блокирани на летището в Дубай заради наводненията (видео/снимки)
Вижте автомобилите, с които подменят автопарка на "Автомобилна администрация" (снимки)
Аржентина поиска да се присъедини към НАТО като глобален партньор
Данни от МВР показват, че Рашков се е срещал най-малко 10 пъти с обявените за контрабандисти
Борисов: Не ме интересува кой ще е министър, не нося повече ангажимент за това правителство
Без да чака САЩ, Европа събира "Пейтриът"-и от складовете си, за да ги прехвърли в Украйна
Арестуваха двама руснаци в Германия по подозрение за готвени атаки срещу военни обекти